Autor: Dr. Alessio Liberati
La lumbalgia se define generalmente como "una sintomatología dolorosa percibida en la región posterior de la columna, en el trayecto entre el borde inferior del arco costal y los pliegues glúteos inferiores" [1]. Representa la enfermedad musculoesquelética más común en el mundo [2], seguida en segundo lugar por el dolor de cuello. Las estimaciones de la Carga Global de Enfermedades nos dicen que su prevalencia de por vida está entre el 49% y el 90% [3] y que la tasa de recurrencia, un año después del primer episodio, es algo más del 30% [4]. Además, para comprender completamente el alcance de esta patología, es bueno recordar que los problemas lumbares son una causa importante de discapacidad. Baste decir que solo en América los costos totales relacionados con esta patología se estiman en alrededor de 100 mil millones de dólares [5].
La lumbalgia es una patología extremadamente variada y compleja. Por lo tanto, es necesaria una evaluación en profundidad del rango de movimiento (ROM), tanto a nivel lumbar como en los distritos corporales adyacentes. En estos casos, se recomienda encarecidamente el uso de instrumentos confiables, ya que sería difícil cuantificar los movimientos de la columna y las articulaciones solo con la inspección visual [6]. Para volver a la vida diaria normal, las guías recomiendan minimizar la inactividad e indican el ejercicio terapéutico entre las terapias más efectivas [7]. Este último es útil desde las primeras etapas de la evaluación, ya que permite el manejo del dolor actuando sobre sus mecanismos moduladores [8].
Anamnesia
Varón de 61 años, nivel de vida activo, diagnosticado de lumbosciatalgia. El dolor se presenta principalmente durante la posición sentada, en decúbito supino y en la ejecución de los movimientos del tronco en todos los planos del espacio, especialmente en el frente.
Evaluación
Durante la primera sesión se realizan las seguientes pruebas:
Prueba de ROM del tronco con baiobit
Medición objetiva del ROM realizada en los tres planos de movimiento, de los que se destaca (Fig. 1):
- rotación izquierda 37°, rotación derecha 20° con dolor EVA 2/10
- 44° flexion, 20° extension without pain
- flexión a la izquierda 15°, flexión a la derecha 7° con dolor de EVA 6/10
El examen revela una limitación del movimiento en la flexión lateral asociada con el dolor.
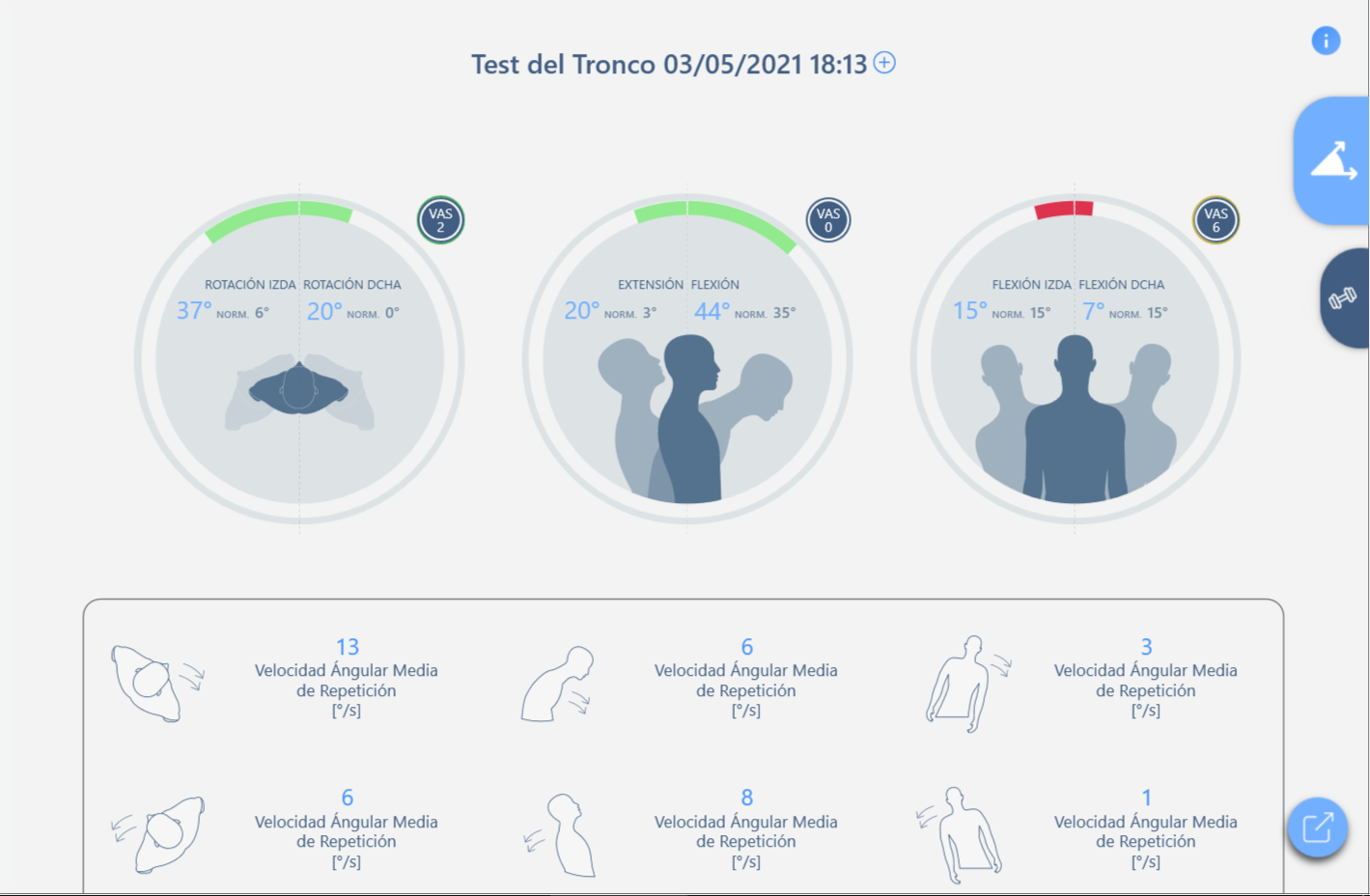
Fig. 1 - Evaluación inicial
Prueba de Lasegue con baiobit
Esta prueba se realizó con la prueba baiobit FREE para medir objetivamente los grados máximos de flexión de la cadera. Una prueba positiva surge con el inicio del dolor a los 34°(Fig. 2).
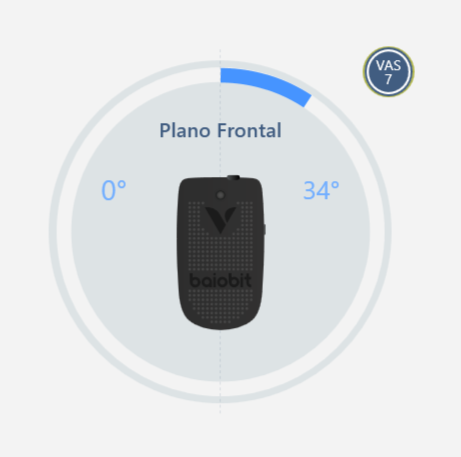
Fig. 2 - Prueba Lasegue inicial
Pruebas miofasciales
Se utiliza para identificar componentes fasciales alterados que pueden generar rigidez y tensión. Al final de la valoración fisioterapéutica y tras la consulta médica, se plantea la hipótesis de una alteración del componente fascial descendente, que genera rigidez en la región lumbar asociada a compresión del nervio ciático.
Programa de rehabilitación
Por ello proponemos un programa de rehabilitación consistente en una sesión con tratamiento de manipulación fascial, seguida de dos semanas de ejercicios independientes en casa con una frecuencia de 3 veces por semana.
Ejercicios asignados en casa mediante el uso del software baiobit (Fig. 3):
• AVE perro
• tablón frontal
• cubierta lateral
• abducción de cadera estando de pie

Fig. 3 - Ejercicios en casa
Resultados
Al final de la terapia, se realiza una reevaluación, en particular se vuelve a realizar la prueba de ROM del tronco, que muestra una clara mejora en el rango de movimiento en los pisos más comprometidos.
| Evaluatión inicial | Evaluatión final |
Rótacio dcha y izqda | 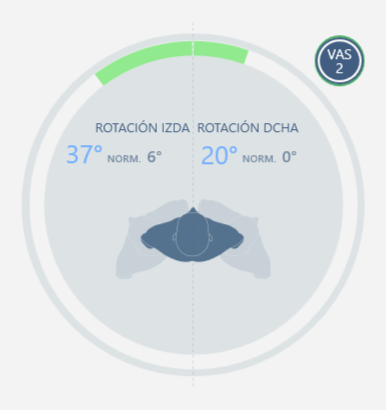 | 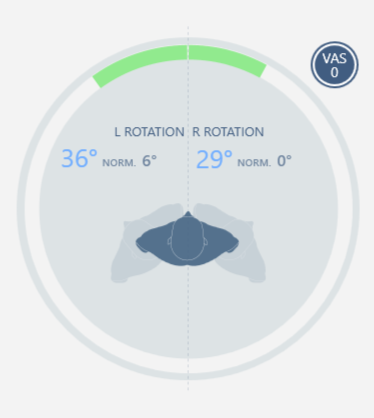 |
Flexión - Exstentión | 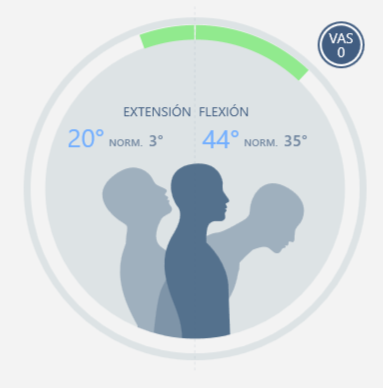 |  |
Flexión lateral dcha y izqda |  | 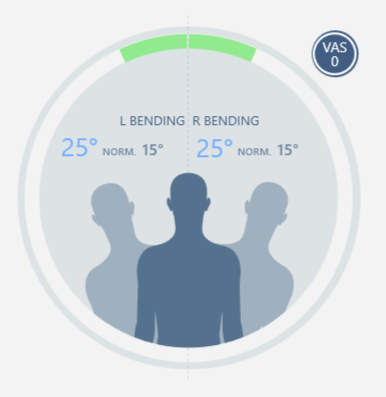 |
Además, se reevalúa la prueba de Lasegue que muestra una clara disminución en la sensibilidad de VAS 2 y una mejora en el rango de movimiento hasta 60 ° (Fig. 4).
Fig. 4 - Resultado de la prueba de Lasegue
Bibliograpía
[1] Burton AK. European guidelines for prevention in low back pain. COST B13 Working Group. 2004: 1-53.
[2] Blyth, F. M., Briggs, A. M., Schneider, C. H., Hoy, D. G., & March, L. M. (2019). The Global Burden of Musculoskeletal Pain—Where to From Here? American Journal of Public Health, 109(1), 35–40.
[3] Scott, N.A., C. Moga, and C. Harstall. Managing low back pain in the primary care setting: the know-do gap. Pain Res Manag, 2010. 15(6): p. 392-400.
[4] Da Silva, T., et al., Risk of Recurrence of Low Back Pain: A Systematic Review. J Orthop Sports Phys Ther, 2017. 47(5): p. 305-313.
[5] Dieleman JL, Baral R, Birger M et al (2016) Us spending on personal health care and public health, 1996–2013. JAMA 316(24):2627–26469.
[6] K. G. B. S. G. R. Mayer TG, « Spinal range of motion. Accuracy and sources of error with inclinometric measurement,» Spine, vol. 22, pp. 1976-84, 1997.
[7] B. J. C. C. e. a. Airaksinen O, «European guidelines for the management of chronic nonspecific low back pain,» Eur Spine J, Vol. %1 di %25:192-300, 2006.
[8] H. B. V. a. M. D. Jones, «Exercise-induced hypoalgesia after acute and regular exercise: experimental and clinical manifestations and possible mechanisms in individuals with and without pain,» Pain Rep,, vol. 5, 2020.